Este artigo tem a intenção de ser um guia para você ajudar seu filho que tem Distrofia Muscular de Duchenne. O acompanhamento a longo prazo e qualquer tratamento deve ser orientado por um profissional especializado que organizará e coordenará a equipe profissional que atenderá seu filho. Será muito mais fácil se você compreender os problemas e souber o por que dos tratamentos. A informação inicial visa completar as infromações que você já recebeu da equipe que atende seu filho.
O que acontece com os músculos?
Os músculos esqueléticos permitem que nos movamos, que fiquemos em pé e que realizemos movimentos coordenados e possamos realizar uma variedade de movimentos necessários as nossas atividades diárias. Cada músculo é composto por um grande número de fibras. O número e proporção de cada tipo em cada músculo depende do trabalho que cada músculo faz. Músculos são fixados em ossos através de partes denominadas tendões. Qunado o músculo estica ou encurta ele desencadeia um movimento. Na Distrofia Muscular de Duchenne as fibras musculares são substituídas por gordura e a função normal do músculo fica prejudicada. A velocidade que as alterações ocorrem pode variar entre as crianças, sendo que alguns músculos são afetados mais precocemente.
Contraturas
Os músculos estão conectados aos ossos através dos tendões enquanto os ligamentos (os tecidos em torno das articulações que conectam os ossos) controlam a extensão ou a escala do movimento. Quando os músculos se tornam fracos ou não são usados ficam encurtados assim como os ligamentos e os tendões. Isto significa que a articulação fica rígida , em um sentido maior que outro resultando em uma posição fixa, que geralmente resulta em deformidade.
Se a articulação fica rígida o músculo não pode trabalhar normalmente e se torna ainda mais fraco por desuso. Quando a distrofia muscular avança as contraturas são mais frequentes nos tornozelos, joelhos e quadril. As contraturas são causadas em parte pela posição de andar (na ponta dos pés), na curvatura do joelho, o alargamento da base para manter o equilíbrio da marcha. Quanto a criança passa a permanecer mais tempo sentada as contraturas se agravam.
É importante iniciar a fisioterapia logo que possível, de preferência antes do aparecimento das contraturas, pois com exercícios é mais fácil preveni-Ias do que tratá-las.
As dificuldades são crescentes com fraqueza ao andar e vestir mas há maneiras que podem ajudar a sua criança manter a sua habilidade e, dentro do possível, a independência sem causar stress e evitando prejuízo da educação e recreação. É importante lembrar que as pesquisas para um tratamento que leve a cura prosseguem e quando este tratamento estiver disponível as articulações não devem estar rígidas ou deformadas. Esta é uma forte razão para impedir as contraturas e se manter os músculos fortes por mais tempo possível.
Fisioterapia
Fisioterapia significa o tratamento por exercício físico e tem um papel importante para manter a função muscular na sua melhor potência. Seus alvos principais são:
1) Fornecer uma avaliação física precisa e contribuir com estas informações para as decisões sobre os cuidados futuros;
2) Minimizar o desenvolvimento de contraturas, com exercícios passivos;
3) Manter a força muscular por exercícios;
4) Prolongar a mobilidade e função; por meio de órteses, coletes etc. prescritos por especialistas.
O tratamento fisioterápico deve ser realizado por um profissional especializado mas alguns exercícios simples podem ser realizados em casa. Para obter melhores resultados, é preciso fazer regularmente os exercícios, os quais passarão a fazer parte da vida normal do doente. Este livreto descreve exercícos que podem ser orientados por pais ou pelos que cuidam dos doentes. É preciso discutir com o profissional que cuida da criança a indicação para realizar estes exercícios.
Exercícios de alongamento passivo
É uma técnica simples, usada para esticar os músculos que estão tensos ou encurtados. Nela, movem-se lenta e energicamente as articulações, de modo a conseguir o máximo de extensão, mantendo esta posição durante 30 segundos. A criança deve estar completamente relaxada e deve-se ensiná-la a não fazer qualquer movimento, nem a resistir ao exercício. Se o movimento se faz com demasiada rapidez, pode acontecer que a criança faça resistência ou se assuste. Os exercícios de alongamento não devem provocar dor, mas uma sensação de esticar suave e mantida. Nem a articulação, nem os músculos se lesionam se estas instruções forem seguidas rigorosamente. Os exercícios devem ser feitos com firmeza, mas não de modo agressivo. Algumas crianças apercebem-se que, se se queixarem, a pessoa que está a fazer os exercícios interrompe-os. Mas deste modo desenvolvem-se as contraturas irreversíveis, que afinal lhes causam maior desconforto do que os exercicios. Por isto, para benefício da criança, é importante continuá-los, tendo em conta que tanto a firmeza como o carinho são essenciais. Apesar de ser indiferente a hora a que se fazem os exercícios, é necessário fixar-se uma rotina, para que não sejam esquecidos. Os movimentos devem executar-se todos os dias, de preferência após um banho quente. Embora algumas crianças protestem um pouco, uma vez estabelecida a rotina, ganham confiança e geralmente deixam de protestar.
Os Tornozelos
A criança deve estar deitada de costas e relaxada. A pessoa que faz os exercícios deve estar de lado. Coloque uma mão sobre a planta do pé com os dedos virados para o calcanhar, que deve ficar firmemente seguro (embora sem forçar), entre o polegar e os outros dedos. Entretanto, a outra mão deve manter o joelho esticado. Depois, suave mas firmemente, empurrar o pé até fazer um ângulo reto (900), ou o mais perto possível dele, mas não deixe que o joelho se dobre. Se entretanto encontrar resistência ou tração, deve manter a posição uns momentos, para, a seguir, aumentar gradualmente o movimento do pé, até ganhar mais alguns graus, mantendo esta nova posição durante uns 30 segundos (fig. 1).

O movimento deve ser repetido pelo menos 20 vezes em cada pé. Tenha o cuidado de verificar que, enquanto realiza este movimento, é todo o pé que se move e não só os dedos.
Os Joelhos
Os joelhos apresentam contraturas mínimas até que o paciente passe a utilizar cadeira de rodas, mas é importante preveni-las por que elas prejudicam muito a marcha. .Para alongar os joelhos, a criança fica na mesma posição do exercício anterior. Com uma mão, agarra-se firmemente o tornozelo, como no exercício anterior, mas a outra faz agora força sobre a coxa, mesmo acima do joelho (fig. 2).

O pé move-se, como no exercício anterior, para cima, o tornozelo fica levantado, de modo a esticar o joelho. Outra maneira de esticar os joelhos é permanecer deitada de barriga para baixo com uma almofada sob as coxas (não sob os joelhos) (Fig 3). Isto faz com que o peso da perna e do pé estiquem o joelho. Isto é mais simples de fazer se a criança estiver deitada de bruços. com os pés fora da cama por exemplo, enquanto assiste televisão
Os quadris
Os quadris são controlados por alguns dos mais poderosos músculos do corpo. Os dois grupos musculares com mais tendência a apresentar contratura são os que elevam ou fletem a coxa (flexoresdo quadril) e os que movem o quadril para fora ou lateralmente (abdutores do quadril). Há 3 formas de alongar os músculos flexores do quadril. Estes exercícios devem ser realizados 10 vezes em cada lado:
1) A criança fica deitada de lado, com as pernas esticadas. A pessoa que faz os exercícios coloca-se atrás dela. Põe-lhe uma mão sobre o quadril, de modo que ele fixo, a outra mão sob a coxa do mesmo lado. Puxa para trás a perna, para si, de forma a esticar o quadril (fig. 4).
1) A criança fica deitada de lado, com as pernas esticadas. A pessoa que faz os exercícios coloca-se atrás dela. Põe-lhe uma mão sobre o quadril, de modo que ele fixo, a outra mão sob a coxa do mesmo lado. Puxa para trás a perna, para si, de forma a esticar o quadril (fig. 4).
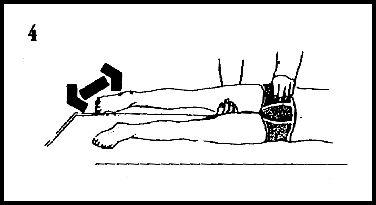
Se você optar por este método tenha a certeza de fixar o quadril e utilizar seu joelho como apoio e como coxim. Repita este alongamento no outro quadril.
2) Aqui, a criança é colocada de barriga para baixo. Apoie uma mão sobre as nádegas e a outra mão sob a coxa, acima do joelho, levantando a coxa para cima e mantendo toda a perna esticada (fig. 5).

3) Nesta forma, a criança fica de barriga para cima. A perna oposta (aquela que não vai ser alongada) é dobrada até ao peito e mantém-se assim firmemente. Se for possível, deve ser a criança a mantê-la assim. Põe-se uma mão sobre a coxa do lado a alongar, mesmo acima do joelho, empurrando para baixo.
Outros músculos do quadril (que ligam a região posterior e inferior das costas à perna) ajudam a controlar o ângulo da pelve e pode afetar a curvatura da coluna. A tensão destes músculos pode ser observado se ao andar a criança vira o pé para dentro. Para alongar estes músculos, a criança deve ficar deitada de costas e a pessoa que faz os exercícios, a seus pés e um pouco de lado. Levanta a perna que não vai ser esticada, de modo a que não impeça os movimentos da outra. A perna que vai ser exercitada desloca-se para baixo da outra, até à linha média do corpo. O joelho deve ficar esticado. Este exercício deve também ser repetido 10 vezes em cada perna. (fig. 6)

Cotovelos e Punhos
Nos estágios iniciais e intermediários da Distrofia Muscular de Duchenne é raro que estas articulações tenham algum comprometimento. Entretanto, quando a criança ficar mais tempo na cadeira de rodas é importante iniciar o alongamento destas articulações para evitar a rigidez articular. Todos os exercícios devem ser realizados 10 vezes em cada lado.

a) O braço fixa-se firmemente com uma mão, enquanto que com a outra mão se mantém a mão da criança com a palma virada para cima. Depois, estica-se suavemente o cotovelo para baixo (fig. 7).
b) Os movimentos de rotação do braço, embora não sejam muito amplos, são muito importantes porque permitem levar a mão à boca ou alcançar objetos com mais facilidade. Para preservar estes movimentos. sustenha o braço como no exercício anterior (a), mas agora, com a outra mão, dê a mão à criança, com os dedos esticados. Gire de modo que a palma da mão fique ora para cima, ora para baixo, mantendo o ombro fixo.
c) O punho estira-se agarrando o antebraço com uma mão. Coloque a palma da sua outra mão contra a palma da mão da criança, empurrando o punho para trás. Deve procurar manter os dedos esticados, pois, se estiver com o punho fechado, desaparece a ação de alongamento dos tendões.
Ombros
Quando se vestir é importante fazer o movimento completo do ombro com elevação do braço acima da cabeça procurando manter o ombro paralelo a cabeça.
Órteses noturnas
Como o nome sugere são acessórios utilizados a noite para ajudar na prevenção das contraturas. Eles podem ser feitos de vários materiais. Ele é necessário só para os tornozelos e se iniciam após os dedo do pé até abaixo do tornozelo. É necessário que sejam feitos sob medida, que sejam confortáveis e de baixo peso.
Trabalhos mostram que o uso de órteses noturnas associado a exercícios de alongamento é a forma mais eficaz de retardar o desenvolvimento de contraturas. Não substituem os exercícios de alongamento e são úteis antes do aparecimento de contraturas.
Correções da Postura
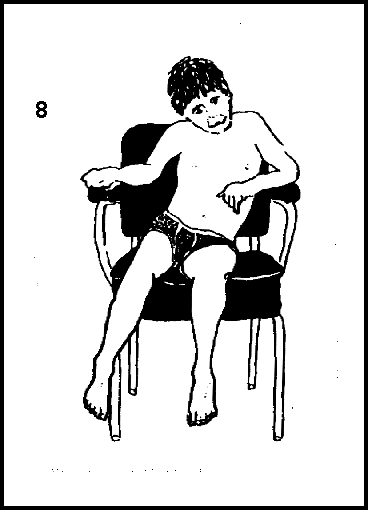
Por causa das fraqueza muscular os portadores de Duchenne passam a adotar posições viciadas (fig. 8). É extremamente importante que se procure corrigir estas alterações de postura.
Sentado
Quando estiver sentado os pés devem ficar a 900. O assento da cadeira deve ser firme e não demasiadamente largo. As costas da cadeira devem ser firmes e planas, mas confortáveis, inclinadas no máximo a 100 além do angulo reto (900). A profundidade do assento deve ser equivalente ao tamanho da nádega de modo que o paciente não fique sentado com parte da nádega. Os braços da cadeira devem estar a uma altura que permitam que a criança descanse os cotovelos, sem ter que encolher os ombros. Por vezes almofadas são necessárias para melhorar a adaptação da cadeira. Quando sentada a criança deve distribuir o peso entre ambas as nádegas. Muitas vezes uma cunha é necessária para ser colocada entre os joelhos para manter a posição. A escolha correta da cadeira é essencial para o bem estar da criança, tendo em conta que esta deverá adaptar-se às diversas fases da doença. Atenção precoce a estes cuidados contribui para prevenir as contraturas e a escoliose (desvio da coluna).

É importante movimentar o joelho em linha reta da melhor maneira possível tendo o cuidado de observar se a criança não está se inclinando para trás (figs. 10 e 11).


Este exercício pode ser realizado com mais intensidade se a perna for mantida extendida até a contagem de 10. Repita 20 vezes com um descanso de 30 segundos em cada tentativa.
Tendo conseguido estes movimentos o exercício pode se realizado com a colocação de um peso (saco de 1Kg de arroz ou açúcar) (fig.12). É muito importante ressaltar que os exercícios contra resistência ou peso não devem ser feitos se a criança não é capaz de esticar o joelho completamente.

Deitado de Lado
A criança deita-se de lado (podendo-se colocar uma almofada atrás das costas para dar mais suporte, se necessário). Com as pernas juntas e esticadas, levantar a perna para cima e para trás, afastando-se o mais possível da perna que fica sobre a cama (fig. 12).

a) Primeiro uma perna e depois a outra é elevada acima da altura do quadril. Atenção deve ser dada para que a perna se eleve e não somente gire. Repetir o exercício 10 vezes. (fig.14)

b) Na mesma posição, elevar cada braço para cima, com o cotovelo esticado. Repetir 10 vezes para cada braço.
Deitado de costas
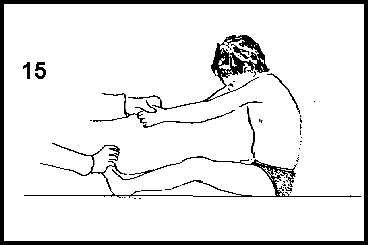
Tentar sentar sem usar os braços (que devem estar dobrados atrás do tórax). O queixo deve estar dobrado de modo que pareça que o paciente rolou para cima. Repetir 5 vezes. Há duas maneiras de realizá-lo:
a) os pés e as mãos podem ser segurados para auxiliar mas deve-se ter certeza que a criança faz o máximo de esforço que ele pode (fig 15); não o puxe para cima apenas.
b) Pode iniciar-se o exercício sem estar completamente deitado, colocando almofadas por trás das costas e da cabeça.
Sentado no chão ou em uma superfície dura
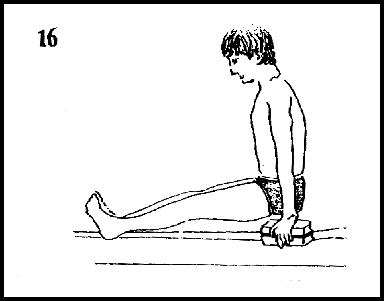
Apoiado sobre as mãos, tentar elevar as nádegas do solo. Quando não conseguir, colocar uns livros sob as mãos (fig 16). Este exercício deve repetir-se 5 vezes.
Exercícios de Resistência Global
Os exercícios anteriores tem como finalidade reforçar alguns grupos musculares, especialmente os dos quadris e joelhos. No entanto, nos movimentos do dia-a-dia, usamos combinações de músculos que trabalham ao mesmo tempo, como, por exemplo, quando andamos ou quando nos sentamos. Frequentemente fazemos movimentos de rotação (girar). Os exercícios das figuras 17 e 19 são especialmente úteis para os músculos das pernas e dos braços. A resistência que se oferece não deve impedir que a criança faça os movimentos completos
Pernas

Neste exercício, levanta-se a perna e empurra-se para o ombro do lado oposto (fig. 17). Então, pede-se ã criança que empurre a sua perna para voltar a ficar esticada. O joelho deve-se manter sempre esticado. Repetir o exercício 10 vezes em cada perna.
Braços

Manter cruzado o braço da criança, como se fosse para tocar na orelha do lado oposto. Pede-se que a criança empurre o seu braço para fora e para baixo, de modo a voltar para junto do corpo (fig. 18). Repetir 10 vezes em cada braço.
Os exercícios devem ser feitos todos os dias, mas sem criar ansiedade na criança. Ë importante manter a sua confiança, fazendo os exercícios como se fosse um jogo e apontando os resultados obtidos. Além destes exercícios, a atividade física em geral e o desporto podem ajudar a manter a forma física o maior tempo possível. A natação em piscina aquecida é o esporte ideal. É igualmente útil, quando há força suficiente, andar a cavalo ou andar de bicicleta.
Quanto devemos fazer? Quanto estamos fazendo demasiadamente demais?
Estas são ansiedades naturais. Exercícios, como todo treinamento nunca deve ser feito ao ponto de fatiga, mas é muito improvável que você possa induzir sua criança a fazer exercícios em excesso. Os exercícios sugeridos são considerados apropriados e são fáceis de fazer mas
há outras maneiras de se conseguir o mesmo alvo. É importante recordar que quando a doença progride os exercícios devem ser realizados mais suavemente, mas você saberá avaliar bem porque você convive com a criança a cada dia.
há outras maneiras de se conseguir o mesmo alvo. É importante recordar que quando a doença progride os exercícios devem ser realizados mais suavemente, mas você saberá avaliar bem porque você convive com a criança a cada dia.
Nos capítulos anteriores foi ressaltada a importância da rotina na realização dos exercícios mas elas devem ser adaptadas a atividade de cada criança e ao estilo de vida de cada família. Como toda rotina ela pode ser modificada.
Exercícios Respiratórios
Quando inspiramos a caixa torácica se alarga e o ar penetra nos pulmões ocupando o espaço extra criado. Quando expiramos os músculos relaxam e a elasticidade do pulmão empurra o ar para fora. Os músculos expiratórios são usados quando forçamos o ar para fora, como na tosse. Os músculos respiratórios são afetados em fases mais avançadas da doença.
Treinamento dos Músculos Inspiratórios
Treinamento pode ser realizado com equipamentos simples e baratos. É uma maneira simples de incentivar respirações profundas e geralmente as crianças apreciam a utilização destes dispositivos.
Respiração Profunda
A criança deve estar comodamente semi-sentada, com sob a cabeça e os ombros. Os joelhos devem ficar dobrados(fig. 19).

O ajudante deve colocar as mãos de tal forma que os dedos fiquem virados para as costas e, suave mas firmemente, apertar a parte mais inferior da caixa torácica (a parte mais baixa do peito). Pede-se então a criança que encha o peito de ar o máximo que puder, tentando empurrar, com as costelas, as mãos do ajudante. Deve tentar manter o ar nos pulmões durante vários segundos. Repetir 10 vezes
Drenagem Postural
Muitas crianças não conseguem eliminar secreções respiratórias, especialmente quando estão resfriadas. A drenagem postural é de muita utilidade. Faz-se uma cunha com almofadas duras ou com cobertores. A criança coloca-se de barriga para baixo sobre essa cunha, de modo a que o peito fique inclinado para baixo cerca de 45º (fig. 20).

Deve permanecer nesta posição cerca de 10 a 20 minutos. Durante esse tempo, pedir-lhe para respirar profundamente. Deve fazer um intervalo entre cada respiração, para não ficar com tonturas.
Esta posição baixa da cabeça é inadequada para crianças mais velhas. A posição da figura 19 pode ser usada com a criança deitada de lado com apoio de um travesseiro.
Tosse Estimulada
Também é útil para eliminar as secreções pulmonares. Pode fazer-se enquanto faz-se a drenagem postural, como demonstrado acima, ou então com a criança sentada, inclinada para a frente. Orienta-se a criança para que respire profundamente algumas vezes e depois que tussa. Isto ajuda a eliminar as secreções mais espessas desde a parte mais profunda dos pulmões até à garganta, para serem cuspidas. Depois de ter tossido 2 ou 3 vezes, deve descansar e respirar normalmente por algum tempo. Deve repetir-se várias vezes, intercalando períodos de respiração profunda. Se um dos pais ou ajudante apertar fortemente as costelas com as suas mãos, enquanto ela tosse, ajudará o esforço da criança. Este procedimento deve ser realizado após orientação de um fisioterapeuta.
Parada da Deambulação
A parada da deambulação ocorre quando a fraqueza muscular progride mas pode ser precipitada por doenças debilitantes, fraturas, etc. Numa etapa inicial a criança necessitará de auxílio para deambular grandes distâncias e manter a deambulação em casa. O uso de órteses e cirurgias ortopédicas podem ser necessárias para prolongar a deambulação.




