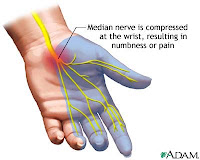
Neste mês, um grupo de pesquisa holandês publicou no Archives of Physical Medicine and Rehabilitation
(FI=2.184) duas grandes revisões sistemáticas sobre a efetividade do tratamento cirúrgico e não cirúrgico para a Síndrome do túnel do carpo
1, 2, dividido em dois artigos. O texto com os resultados dos recursos não cirúrgicos se destaca pela quantidade de informação e pela abrangência dada as inúmeras propostas de tratamento já estudadas sobre o assunto, desde imobilizadores, tipos de teclado, incluindo diferentes modalidades fisioterapêuticas.
Muitas dúvidas podem surgir ao se conduzir o tratamento fisioterapêutico de um indivíduo com Síndrome do Túnel do Carpo e uma coletânea do que diz a literatura sobre o assunto nos ajuda a ter algumas diretrizes que podem nos subsidiar mais claramente. Vale ressaltar que, á seguir, será apresentado o atual “estado da arte” sobre o assunto. Estas recomendações, no entanto, podem mudar se ocorrerem avanços nas pesquisas dos temas apresentados. Seguem os principais resultados do estudo, seguido da força de evidência conforme a seguinte escala do nível de evidência:
1. Evidência forte de efetividade: achados positivos e consistentes (mais de 75% de significância) em múltiplos estudos clínicos de alta qualidade.
2. Evidência moderada: achados positivos consistentes (significante) de múltiplos estudos clínicos de qualidade baixa ou de um estudo clínico de alta qualidade.
3. Evidência limitada: achado positivo (significante) de um estudo clínico de baixa qualidade.
4. Evidência conflitante: achados de estudos clínicos com menos de 75% de consistência (significância).
OBS: ao se afirmar que não há evidência significa que estudos de boa qualidade não demonstraram diferenças significantes.
Tala ou imobilização para o punho/mão
- Uma atadura noturna na mão (“brace”) é mais efetivo do que não fazer nada
(evidência moderada em curto prazo - 2 semanas - e limitada em médio prazo).
- Tala em posição neutra é mais efetiva que a que mantém o punho em extensão de 20° em curto prazo/2 sem (evidência limitada).
- Usar tala em tempo integral não parece acrescentar benefício a usá-la somente à noite, bem como não há provas de que haja mais benefício ao se comparar o uso de tala isolado com a atadura da mão (“brace”) à noite, nem ao associar a tala com aplicações de laser, ou com exercícios de yoga, em curto prazo.
- Corticosteróide oral é mais efetivo que a tala de punho em curto prazo (evidência moderada)
Ultra-som
- Não há evidências de que o ultra-som seja mais efetivo do que o placebo em curto prazo (2 semanas), mas sim após 7 semanas (evidência moderada).
- Não há evidências de diferenças entre a intensidades de 1,5W/cm² quando comparado com 0,8W/cm² em curto prazo, assim como ao se utilizar freqüências de 1 e 3 MHz.
- O ultra-som é mais efetivo do que o laser em curto prazo (evidência moderada).
Laser
Não há evidências de que o laser seja efetivo ao se comparar com o placebo em curto prazo.
Mobilizações e terapia manual
Mobilização dos ossos do carpo é mais efetiva do que não tratar em curto prazo (evidência limitada). Não houve diferença entre a efetividade da mobilização dos ossos do carpo comparado a mobilização neurodinâmica, em curto prazo; entre a técnica neurodinâmica + tala, comparado com terapia placebo + tala em curto prazo; ou da mobilização de tecidos moles assistida por instrumento (Graston??) + exercícios domiciliares comparada a mobilização de tecidos moles + exercícios domiciliares em médio prazo.
Não há evidência de efetividade da quiropraxia (“thrusts” manuais, massagem miofacial, ultra-som e tala noturna) comparada com tratamento medicamentoso (ibuprofeno) e tala em médio prazo (13 semanas).
Teclados ergonômicos
Teclado ergonômico é mais efetivo que o teclado padrão em 3 meses (evidência moderada), porém não em 6 meses (evidência limitada). Teclados na Apple® e da Microsoft® são mais efetivos que teclados normais em 6 meses (evidência limitada).
Campos magnéticos
Há moderada evidência de efetividade do campo magnético dinâmico (“dynamic magnetic field therapy”) após 2 meses.
Acupuntura
Não há evidências da efetividade da acupuntura com laser em curto prazo (3 sem), ou da acupuntura comparada com corticosteróides em curto prazo (4 sem).
Massagem
Massagem direcionada é mais efetiva que a massagem geral e sessões de massagem de 15 min., 1x/sem associada a auto-massagem diária é mais efetiva que não tratar em curto prazo (evidência limitada).
Compressa quente
Compressa quente é mais efetiva que placebo oral em curto prazo (3 dias de seguimento), porém ventosas (“cupping therapy”) é mais efetivo do que bolsa quente em 7 dias de seguimento (evidência moderada).
Iontoforese
Não há evidência de efetividade da iontoforese de dexametasona ao se comparar com placebo em médio e longo prazo (3 e 6 meses).
Exercícios de deslizamento do tendão e do nervo (“Tendon and Nerve Gliding Exercises”):
Há evidência limitada de que o uso integral de tala (dia e noite) por 6 sem + programa de exercícios + tala noturna por 4 sem + exercícios é mais efetivo que o mesmo tratamento sem os exercícios em curto prazo.
Exercícios neurodinâmicos adicionados ao tratamento padrão (tala noturna+durante atividades pesadas)+exercícios de deslizamento do tendão é mais efetivo que o tratamento padrão (tala) em médio prazo (evidência limitada). Não há evidência de superioridade de efeito entre os tratamentos com: 1. tala+exercícios; 2. tala+ultra-som; 3. tala mais exercícios+ultra-som em curto prazo.
Enfim, as evidências atualmente disponíveis indicam o benefício do ultra-som e do que entendemos ser equipamentos de ondas-curtas pulsado (??), descrito como “campos magnéticos dinâmicos”. A tala noturna aparentemente ajuda tanto quanto a tala pelo dia todo, sendo sugerido seu uso apenas a noite. Teclados ergonômicos trazem mais benefícios. Massagem local e ventosa parece auxiliar no tratamento.
Vale salientar que as escolhas no mundo real do cotidiano clínico baseiam-se também nos recursos disponíveis, experiência e crenças do profissional e do paciente e vivências de ambos, o que pode variar as escolhas apontadas acima. Destacamos também que os estudos de baixa qualidade metodológica possuem grande risco de viés. Assim, outros estudos, com melhor qualidade, poderão confirmar ou refutar algumas das recomendações acima.
Referências:
1. Huisstede BM, Hoogvliet P, Randsdorp MS, Glerum S, Middelkoop Mv, Koes BW. Carpal tunnel syndrome. Part I: effectiveness of nonsurgical treatments – a systematic review. Arch Phys Med Rehabil. 2010 Jul;91:981-1003.
2. Huisstede BM, Hoogvliet P, Randsdorp MS, Glerum S, Middelkoop Mv, Koes BW. Carpal tunnel syndrome. Part I: effectiveness of surgical treatments – a systematic review. Arch Phys Med Rehabil. 2010;91:1005-24.